Contents
- 1 Sei andato dal medico e ti ha parlato di una fistola anale o di un ascesso anale?
Sei andato dal medico e ti ha parlato di una fistola anale o di un ascesso anale?
Calma, non c’è bisogno di agitarsi. Si tratta di problematiche comuni e comunque poco frequenti come può essere anche la fistola sacro-coccigea.
Certo ci saranno da fare delle cure mediche e farmacologiche, a volte è necessario un piccolo intervento chirurgico, ma di solito solo problematiche risolvibili e che non lasciano adito a sequele permanenti sull’integrità.
Ascesso anale o fistola anale: cosa sono?
Un ascesso anale è una cavità infetta piena di pus localizzata nei pressi dell’ano o del retto. Il novanta per cento degli ascessi è il risultato di un’infezione acuta nelle ghiandole interne dell’ano. Occasionalmente, i batteri, il materiale fecale o materiale estraneo all’organismo possono ostruire una ghiandola anale e un canale ghiandolare nel tessuto intorno all’ano o al retto, dove può poi raccogliersi del pus in una neo-cavità chiamata ascesso.
Una fistola anale è spesso il risultato di un ascesso anale già presente,che si evolve trovando una apertura verso l’esterno. Ciò si verifica fino al 50% dei pazienti con ascessi. L’anatomia normale comprende piccole ghiandole appena all’interno dell’ano. La fistola è il tunnel che si forma sotto la pelle e collega le ghiandole infettate intasate ad un ascesso. Una fistola può essere presente con o senza un ascesso e può collegarsi solo alla pelle delle glutei vicino all’apertura anale.
CLASSIFICAZIONE ASCESSI ANALI
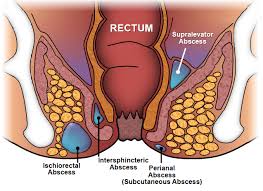
Gli ascessi anali sono classificati dalla loro posizione in relazione alle strutture muscolari che contengono e che circondano l’ano e il retto:i i muscoli perianale, ischioanale, intersfinterico e sopralevatore. La zona perianale è la più frequentemente colpita e la zona del sopralevatore quella meno. Se uno di questi particolari tipi di ascessi si diffonde parzialmente circonferenzialmente intorno all’ano o al retto, viene definito un ascesso a ferro di cavallo.
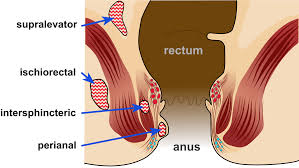
Le fistole anali sono classificate in base al loro rapporto con parti del complesso dello sfintere anale (i muscoli che ci permettono di controllare il nostro ano). Sono classificati come intersfinterici, transpinicoli, sovrasfinterici e extraspinterici. L’intersfinterico è il più comune e l’extrasfinterico è il meno comune. Queste classificazioni sono importanti per aiutare il chirurgo a prendere decisioni sul trattamento più idoneo da seguire.
Ascesso anale sintomi
Dolore anorettale, gonfiore, cellulite perianale (arrossamento della pelle) e febbre sono i sintomi più comuni di un ascesso. Occasionalmente, può essere presente il sanguinamento rettale o i sintomi urinari, come i problemi che si innescano con un flusso urinario o una minzione dolorosa.
I pazienti con fistola anale hanno comunemente la storia di un ascesso anale già diagnosticato per lo più. I sintomi che più frequentemente si presentano in caso di fistola anale sono dolore anorettale, drenaggio dalla pelle perianale, irritazione della pelle perianale e talvolta sanguinamento rettale.
VISITA MEDICA
È necessaria un’attenta storia riguardante i sintomi anorettali e la storia medica passata, seguita da un esame fisico. I sintomiobiettivi comuni alla diagnosi di un ascesso perianale sono la febbre, l’arrossamento, il gonfiore e la tumefazione alla palpazione. Tuttavia, mentre la maggior parte degli ascessi sono visibili all’esterno della pelle intorno all’ano, è importante riconoscere che non può esserci manifestazione esterna di un ascesso, ad eccezione di un reclamo di dolore rettale. Un esame rettale digitale può causare dolore palpatorio provocato.
Quando si pone diagnosi di una fistola anale, all’esame obiettivo noteremo un’apertura esterna che drena il pus, il sangue. L’ispessimento del tessuto cutaneo all’apertura esterna suggerisce una fistola ben consolidata. Un esame rettale digitale può produrre pus dall’apertura esterna. Alcune fistole si chiuderanno spontaneamente e il drenaggio potrà essere intermittente, rendendole difficili da identificarsi al momento della visita presso il vostro medico di fiducia.
Fistola e ascesso anale: diagnosi
La maggior parte degli ascessi anali e delle fistole vengono diagnosticate e gestiti in base alla sintomatologia clinica. Occasionalmente, ulteriori approfondimenti strumentali possono aiutare con la diagnosi o la delineazione del tunnel della fistola. Oggi, sia gli ultrasuoni endoanale tradizionali bidimensionale (ecografia) che tridimensionale (Tac) sono un modo molto efficace per diagnosticare un ascesso profondo peridirezionale, identificando un’estensione a ferro di cavallo dell’ascesso e delineando il percorso di un tratto della fistola. Questo può essere combinato con l’iniezione di perossido di idrogeno (acqua ossigenata) nel tratto della fistola (attraverso l’apertura esterna) per aumentare l’accuratezza. Le scansioni TAC possono essere utili per i pazienti con infezioni complicate o con altre condizioni mediche che possono presentarsi in modo analogo, come la malattia di Crohn. Una RMN pelvica è stata valutata come esame accurato fino al 90% per la mappatura del tratto di fistola e l’identificazione di aperture interne.
Ascesso e fistola anale: terapia
Il trattamento di un ascesso è nella maggior parte delle circostanze il drenaggio chirurgico. Un’incisione è fatta nella pelle vicino all’ano per svuotare la sacca di infezione. Ciò può essere fatto in un ufficio del medico con anestetico locale o in una sala operatoria con un’anestesia più profonda. Può essere richiesta l’ospedalizzazione per i pazienti soggetti a infezioni più significative, come i diabetici o i pazienti con diminuzione dell’immunità.
Fino al 50% dei casi, dopo lo svuotamento di un ascesso può persistere un tunnel (fistola), collegando la ghiandola anale infetta alla pelle esterna. Questo in genere comporterà un certo tipo di drenaggio di liquido organico verso l’apertura esterna. Se l’apertura sulla pelle guarisce quando una fistola è presente, si può sviluppare un ascesso ricorrente. Fino a quando la fistola non viene eliminata, molti pazienti avranno cicli ricorrenti di dolore, gonfiore alternati a periodi di drenaggio del fluido, con periodi di guarigione apparente alternati a periodi di recrudescenza della sintomatologia.
Gli antibiotici sono una scarsa alternativa al drenaggio dell’infezione. L’antibiotico ha solo scopo di profilassi per la prevenzione di sovrainfezioni in caso di manovre chirurgiche. L’aggiunta di routine di antibiotici al drenaggio chirurgico non migliora il tempo di guarigione o riduce il potenziale di recidive in ascessi complicati. Ci sono alcune condizioni in cui sono indicati gli antibiotici, come i pazienti con compromissione o alterazione dell’immunità o nell’ambito di una estesa cellulite (diffusione dell’infezione nella pelle).
Si raccomanda sempre l’uso di antibiotici per pazienti con valvole protesiche, precedenti endocardite batterica, malattie cardiache congenite e riceventi di trapianto di cuore con patologia valvolare. Una discussione completa della storia clinica passata e un esame fisico sono importanti per determinare se gli antibiotici sono indicati.

Trattamento della Fistola Anale
Attualmente, non è disponibile alcun trattamento medico o semplicemente farmacologico; per questo problema il trattamento chirurgico è quasi sempre necessaria per curare una fistola anale. Se la fistola è diretta (che coinvolge in minima parte i muscoli dello sfintere), può essere eseguita una fistolectomia. Questa procedura comporta la srotolamento del tratto, collegando così l’apertura interna all’interno del canale anale all’apertura esterna e creando una scanalatura che si guarisce dall’interno verso l’esterno.
L’intervento chirurgico può essere eseguito contemporaneamente al drenaggio di un ascesso, anche se a volte la fistola non appare che dopo settimane o anni dal drenaggio iniziale. La fistolectomia anale è un trattamento sicuro e consolidato ad alto tasso di successo (92-97%). Questo tasso di successo elevato deve essere equilibrato, tuttavia, con le potenziali modifiche alla continenza del paziente (capacità di controllare lo sfintere anale). Più il muscolo sfintere anale è coinvolto in una fistolectomia, maggiore è il rischio di cambiamenti nella continenza. Pertanto, il chirurgo deve valutare se una fistolectomia anale è appropriata per un determinato paziente.
Oltre alla fistolectomia, ci sono una serie di altre opzioni di trattamento chirurgico per la fistola anale che non comportano il coinvolgimento dei muscoli dello sfintere. L’iniezione della colla di fibrina è una buona opzione, in cui la colla di fibrina viene iniettata nel tratto di fistola per obliterare il tratto con l’intenzione di diventare incorporata nel tessuto circostante. Ha il vantaggio di evitare di dividere i muscoli dello sfintere, preservando così la continenza. Mentre c’è un tasso di fallimento relativamente alto con questo approccio, non “brucia alcun ponte” (rischio che influenza la continenza) e può essere ripetuto.

Una spina per fistola anale è un pezzo allungato di materiale che viene posizionato per tutta la lunghezza del tratto di fistola per riempire lo spazio del tratto e incorporarsi nel tessuto attorno ad esso. La spina ha anche il vantaggio di non richiedere la divisione del muscolo dello sfintere. Tuttavia, come la colla di fibrina, ha un tasso di successo relativamente basso, con la maggior parte degli studi che segnalano un successo inferiore al 50%.
Un lembo di avanzamento endoanale è una procedura normalmente riservata alle fistole complesse o per pazienti con un rischio potenziale maggiore per la sofferenza incontinenza da fistolectomia tradizionale. In questa procedura, l’apertura interna della fistola è coperta da un tessuto sano e nativo nel tentativo di chiudere il punto di origine della fistola. I tassi di ricorrenza sono stati riportati fino al 50% dei casi. Alcune condizioni, come la malattia di Crohn, tumori maligni, tessuto irradiato e tentativi precedenti alla riparazione e fumo, aumentano la probabilità di fallimento. Anche se il muscolo sfintere non è coinvolto in questa procedura, l’incontinenza da lieve a moderata è ancora stata segnalata.
Ancora un altro trattamento di separazione non sfinterica per la fistola anale è la procedura LIFT (legatura della fistola nel tratto intersfinterico). Questa procedura prevede la divisione del tratto di fistola nello spazio tra i muscoli sfinteri interni ed esterni. Questa procedura evita la divisione del muscolo dello sfintere, ma non è stato eseguito abbastanza a lungo per valutare adeguatamente il suo successo o i casi più appropriati per tentare di farlo.
La maggior parte delle operazioni può essere eseguita in ambulatorio, ma in alcuni casi può richiedere l’ospedalizzazione.E’ sempre opportuno affidarsi per queste procedure ad uno specialista colo-proctologo.
COSA È UN SETON?
Come detto sopra, se una quantità significativa di muscolatura dello sfintere è coinvolta nel tratto di fistola, una fistolectomia non può essere raccomandata come procedura iniziale. Il vostro chirurgo può raccomandare il posizionamento iniziale di un setone drenante. Questo è spesso un sottile pezzo di gomma o sutura che viene posizionato attraverso l’intero tratto di fistola e le estremità del setone (o scarico) vengono riunite e fissate, formando così un anello attorno all’ano che coinvolge il tratto di fistola. Il setone può essere lasciato in posizione per 8-12 settimane (o indefinitamente in alcuni casi) allo scopo di fornire un drenaggio controllato, consentendo così a tutta l’infiammazione di diminuire e formare un tratto solido di cicatrice lungo il tratto di fistola. Questo è associato a dolori minimi e si può ancora avere una normale funzione intestinale con un setone in sede. Una volta che tutte le infiammazioni sono state risolte e si è formato un tratto maturo, si possono prendere in considerazione tutte le varie opzioni chirurgiche descritte sopra come procedure pianificate.
Trattamento della fistola nel morbo di Crohn
La fistola perianale è molto comune nella malattia di Crohn, che è una condizione cronica infiammatoria che può influenzare qualsiasi parte del tratto gastrointestinale. I pazienti con malattia di Crohn sono a maggior rischio per l’incontinenza fecale perché il morbo di Crohn tende a ripetersi in vari tratti di intestino e può portare a molteplici operazioni che possono coinvolgere il muscolo dello sfintere dell’ano. È importante riconoscere che il trattamento primario delle fistole perianali di Crohn è medico, con un intervento chirurgico riservato al trattamento dell’infezione e, talvolta, come complemento alla terapia medica. Il trattamento dovrebbe essere paziente-specifico e escludere fattori che possano aumentare il potenziale di incontinenza fecale.
COS’È LA RIPRESA COME DALLA CHIRURGIA?
Il dolore dopo l’intervento chirurgico è controllato con analgesici (es. tachipirina-paracetamolo), fibre e lassativi. Discutere con il vostro chirurgo la cura specifica e il tempo lontano dal lavoro prima dell’intervento chirurgico per prepararsi all’assistenza post-operatoria.
Ascesso e fistola anale: recidive?
Come accennato in precedenza, fino al 50% degli ascessi possono recidivare in un altro ascesso o come una fistola franca. Nonostante il corretto trattamento e la completa guarigione apparente, le fistole possono ricorrere potenzialmente, con frequenze di ricorrenza dipendenti dalla particolare tecnica chirurgica utilizzata. Se si presentano sintomi simili, suggerendo una recidiva, si consiglia di rivolgersi ad un chirurgo proctologo per gestire la propria condizione.
Chi è il chirurgo proctologo?
I chirurghi proctologi o colo-rettali sono esperti nel trattamento chirurgico e non chirurgico delle malattie del colon, del retto e dell’ano. Hanno completato l’allenamento chirurgico avanzato nel trattamento di queste malattie, nonché una completa formazione chirurgica generale. Sono ben esperti nel trattamento di malattie benigne e maligne del colon, del retto e dell’ano e sono in grado di eseguire esami di screening di routine e di curare chirurgicamente le condizioni, se previsto.